 CORTISOL, CORTISONA E GLANDULAS ADRENAIS. – Por Dr. Frederico Mazza
CORTISOL, CORTISONA E GLANDULAS ADRENAIS. – Por Dr. Frederico Mazza
Uma confusão comum que se cria, oriundas de informações desencontradas principalmente da internet é: o que é o cortisol e o que é a cortisona?
A Cortisona é um tipo de corticóide, ou corticosteróide sintético, que assemelha-se ao homônimo naturalmente produzido pelo corpo humano, o cortisol.
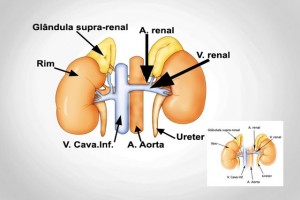
O Cortisol é produzido e secretado pela glândula suprarrenal ou adrenal, que fica acima de cada rim, medindo aproximadamente 5cm, e que é importantíssima no nosso metabolismo energético, e que também sintetiza e libera uma série de outros hormônios, em suas duas porções: o córtex e a medula. A medula adrenal secreta as catecolaminas noradrenalina e adrenalina, sendo a principal fonte de adrenalina no corpo.
Já, o córtex adrenal secreta três tipos de hormônios: mineralocorticoides (aldosterona), glicocorticoides (cortisol e corticosterona) e androgênios (hormônios sexuais).
Vamos focar no cortisol, que é um hormônio essencial a vida, contribuindo para manter o equilíbrio no organismo humano. Atua como um potente antinflamatório natural, além de influir em diversas funções do organismo como no ciclo sono-vigília, metabolismo ósseo, de açúcares, sais minerais, gorduras, proteínas, exercendo também ação estimuladora no cérebro. Estas ações são muito importantes para gerar energia necessária para manutenção das atividades diárias e em especial nas situações de estresse tanto físico como emocional.
Por exemplo, no momento de uma infecção o organismo precisa de reservas de energia para se defender, e o cortisol atua provendo condições para a recuperação. Em um estresse físico-psicológico, o cortisol, junto a adrenalina participa da resposta humana primitiva de sobrevivência; a de luta ou fuga, levando uma resposta física rápida a situações estressantes. Essas reações são boas, normais e fisiológicas por um curto período de ação, mas perigoso quando há uma exposição prolongada aos estresses psicogênicos do dia-a-dia moderno, que muitas vezes, não são caracterizados como um perigo físico em si, mas que o corpo pode interpretar como tal, levando à consequências potencialmente danosas ao organismo desta dupla de hormônios.
A produção de cortisol obedece a um ritmo diário (“ritmo circadiano”), com um nível máximo do hormônio pela manhã, ao acordar, e por ser um hormônio hiperglicemiante, possibilita que despertemos, pois disponibiliza mais de açúcar no sistema nervoso central.
O nível de cortisol vai caindo lentamente, até que à noite, há um nível mais baixo no sangue, impulsionado pela maior presença de melatonina, produzida pela glândula pineal, que capta redução da luz do dia, coincidindo com a sensação de cansaço e necessidade de repouso. Durante o sono, a glândula volta a produzir o hormônio a fim de que o organismo esteja apto para suas atividades diárias ao acordar, pela manhã. Este ritmo de produção do cortisol pela adrenal é então regulado por outras glândulas; a hipófise produzindo o ACTH e a pineal produzindo a melatonina, localizadas no cérebro, sob influência direta do hipotálamo.
Mas o corpo humano é extremamente sensível e harmonioso: para produzir o cortisol, a adrenal obedece às ordens da hipófise e do hipotálamo. A regulação do cortisol é portanto o resultado da participação harmoniosa do eixo hipotálamo – hipófise – adrenal. Assim, quando o nível sérico do cortisol está elevado, o eixo reduz sua atividade e vice-versa.
Por isso, quando uma pessoa utiliza um medicamento contendo corticoide ou cortisona, poderá ocorrer uma interferência no eixo regulador/produtor e resultar em alteração de produção do cortisol pelo organismo.
No uso curto por poucos dias, não há problema: uma vez suspenso o medicamento, a glândula adrenal retoma a sua produção diária normal. Entretanto, se a terapia for prolongada, ou se utilizarmos algum corticoide de depósito, com ação mais prolongada, a retomada da atividade da glândula pode ser lenta ou até mesmo permanentemente prejudicada, acarretando sérios problemas de saúde.
Os corticóides são utilizados na forma sintética em medicamentos usados em muitas doenças, por sua estupenda ação antinflamatória e antialérgica. O uso deste medicamento acarreta melhora quase imediata de crises agudas de dores osteo-musculares, inflamações, asma, rinite, urticária, doenças reumáticas, artrites, eczemas, farmacodermias e da anafilaxia.
Durante a administração terapêutica prolongada em doses suprafisiológicas dos corticosteróides pode ocorrer a chamada síndrome de Cushing, caracterizada pela desfiguração cosmética (moon face, giba dorsal, estrias), ganho de peso com acúmulo de gordura abdominal, redução da tolerância a carboidratos, diabetes, osteoporose, fragilidade vascular, pele fina, dores, lesões, e fraqueza muscular, hipertensão arterial, maior suscetibilidade a infecções, alterações psiquiátricas, fadiga crônica, entre outros.
A retirada do corticóide deve ser realizada de maneira lenta e gradual, orientada por um profissional experiente, para assim evitar que se evolua para um quadro de insuficiência adrenal secundária, que acontece pós retirada abrupta do corticóide, e que caracteriza-se por um bloqueio do sistema hipotálamo-hipófise-adrenal.
Então, em pacientes que recebem corticoides ou corticosteróides por mais de 4 semanas podem levar a uma secreção insuficiente de ACTH em situações de estresse metabólico, reduzindo assim o estimulo das glândulas adrenais, levando a uma produção inadequada de cortisol, ou ainda, estes pacientes podem ter glândulas adrenais atrofiadas que não respondem ao estimulo do ACTH . Esses problemas podem persistir por até 1 ano após a interrupção da terapia com corticosteroides, com risco gravíssimos a vida dos pacientes.
A insuficiência adrenal secundária é então uma hipofunção adrenal gerada pela falta ou redução de ACTH. O diagnóstico é baseado em avaliação clínica e testes laboratoriais, que revelam baixa concentração plasmática de ACTH e hipocortisolemia, que pode, e deve ser tratado por um médico endocrinologista. A insuficiência adrenal secundária pode acontecer por uso de corticoides por qualquer via; intramuscular, endovenoso, inalatórios, intra-articulares, tópicos ou após a descontinuação do tratamento.
O paciente pode apresentar cansaço fácil, perda de peso, hipotensão e hipoglicemia após estresse, fraqueza e dores musculares, fadiga pela manhã, presença de valores plasmáticos baixos de sódio, e consequentemente uma avidez por alimentos salgados. Imunidade reduzida. Pessoas que não tinham alergias e desenvolvem, ou que tinham alergias e pioram, Pode-se ainda apresentar sintomas de diminuição dos andrógenos adrenais como diminuição do interesse sexual e da pilificação corporal, sendo estes mais encontrados em mulheres.
Como de certa forma, os corticóides, geram sensação de bem estar em qualquer pessoa, mesmo a curto prazo, devemos sempre estar atentos. Não utilize em hipótese alguma por conta própria e sem prescrição médica, a indicação do profissional deve obedecer a indicações precisas, critérios de doses e tempo de utilização. Com racionalidade, você terá grandes benefícios, segurança e sucesso em seu tratamento.
DR. FREDERICO BELCULFINÉ MAZZA
CRM 123774-SP
ENDOCRINOLOGIA E METABOLOGIA